Avez-vous déjà entendu parler de la fécondation in vitro (FIV) ? Cette pratique médicale consiste à reproduire le développement d’un embryon en laboratoire. Pour en savoir plus, May vous éclaire.
Quels sont les critères pour avoir recours à une fécondation in vitro ?
La FIV fait partie des pratiques possibles dans le cadre de l’assistance médicale à la procréation (AMP). Elle permet d’aider les couples, les personnes infertiles et les femmes seules avec un désir d’enfant à concevoir. Vous l’aurez donc compris, cette dernière est possible si vous êtes un couple hétérosexuel, un couple de femmes ou encore une femme célibataire. Bien sûr, il est nécessaire d’avoir le consentement de chacun·e.
Même si les personnes concernées avaient émis leur consentement, certains cas de figure provoquent l’interruption du processus comme une séparation, un divorce, le décès d’un des partenaires ou un écrit prouvant l’envie de rétractation d’une des personnes.
Il est important de préciser qu’il y a un âge maximum pour avoir recours à une FIV :
- Jusqu’à 45 ans pour la femme qui portera l’enfant.
- Jusqu’à 60 ans pour le partenaire.
Si vous remplissez tous ces critères, vous pouvez avoir recours à une FIV.
Comment se déroule une fécondation in vitro ?
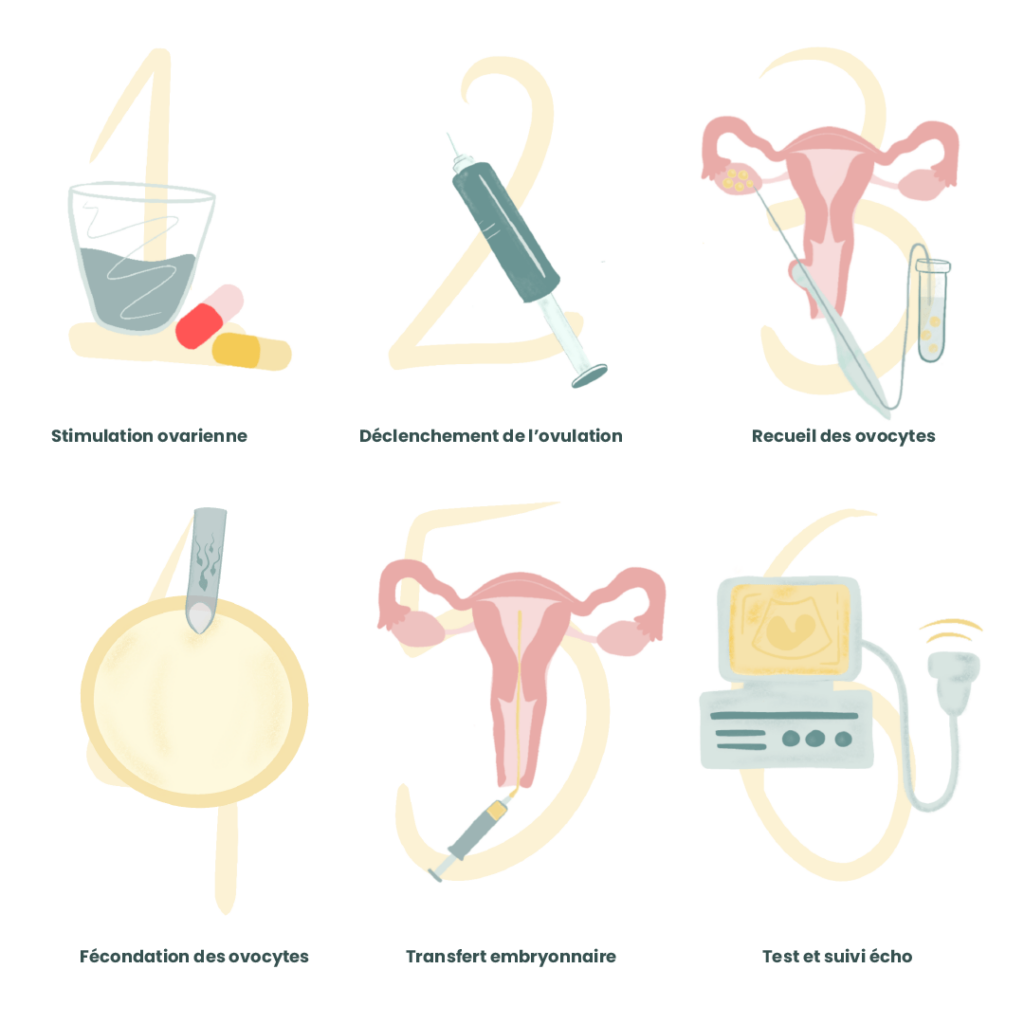
Une FIV se déroule en plusieurs étapes, les voici dans l’ordre :
La stimulation ovarienne
Le but de cette première étape est de stimuler les ovaires de la patiente (surveillés par une échographie) grâce à des médicaments hormonaux, dans l’espoir de développer plusieurs follicules et produire des ovocytes.
Le déclenchement de l’ovulation
Une fois que les follicules ont atteint une taille suffisante, le·la médecin peut déclencher l’ovulation grâce à une autre injection d’hormones.
Le recueil des ovocytes
Trente-six heures après le déclenchement de l’ovulation, le·la professionnel·le de santé va recueillir les ovocytes (= ponction ovocytaire) de la patiente grâce à l’aspiration du liquide folliculaire.
En parallèle de l’intervention, le partenaire de la patiente effectue un recueil de sperme (il est alors nécessaire de s’abstenir sexuellement quelques jours avant). On peut aussi avoir recours à un don de sperme.
La fécondation des ovocytes
Après le recueil des ovocytes et du sperme, place à la FIV proprement dite. Le technicien ou biologiste de laboratoire met en contact l’ovocyte et les spermatozoïdes et attend une fécondation. Il est aussi possible d’avoir recours à une ICSI (intra-cytoplasmic sperm injection) où l’on sélectionne un spermatozoïde et on l’injecte directement à l’intérieur de l’ovocyte. Une fois la manipulation réalisée, le laboratoire laisse les embryons se développer pendant quelques jours (2 à 5 jours) en vue du transfert.
Le transfert embryonnaire
On passe ensuite au transfert d’un embryon (parfois de deux) dans l’utérus. Il s’agit d’une injection indolore qui se fait à l’aide d’un cathéter placé dans le col. Les autres embryons, ceux qui ne sont pas injectés, sont conservés et pourront être réutilisés.
Le test de grossesse
Deux semaines après le transfert, une prise de sang est effectuée pour vérifier que l’embryon s’est installé dans l’endomètre de la patiente et se développe correctement. Elle permet de vérifier la présence de l’hormone HCG, une hormone propre à la grossesse. Quelques jours après, une échographie est réalisée pour confirmer ce test.
Comme précisé dans l’étape du transfert, si le test de grossesse est négatif, un dialogue avec le·la professionnel·le de santé est nécessaire pour discuter d’une éventuelle nouvelle FIV.
Quels sont les taux de réussite de la FIV ?
Une étude menée en 2021 par l’Institut national d’études démographiques (Ined) a révélé que “48 % des couples sont devenus parents grâce à une FIV ou un autre traitement médical en France”. L’étude a été menée dans plusieurs centres d’AMP et tient compte de l’ensemble du parcours des couples (et non après une seule tentative de FIV).
Il est important de savoir qu’il existe malheureusement plusieurs risques associés à la FIV, comme :
Le syndrome d’hyperstimulation ovarienne
C’est lorsque les ovaires sont de grande taille et que du liquide peut alors s’échapper dans la cavité abdominale. Les causes du syndrome sont encore peu connues mais il peut provoquer des douleurs abdominales, un gonflement du ventre, des nausées et vomissements ou un risque plus élevé de torsion de l’ovaire (à cause de son poids). Cela peut nécessiter une hospitalisation.
Une grossesse multiple
Avec la progression de la médecine, la grossesse multiple est plus rare de nos jours. En effet, avant, il était commun de transférer plusieurs embryons. Aujourd’hui, il est question d’un seul embryon. Cependant, cet embryon peut se dédoubler tout comme les “vrais jumeaux » mais cela reste rare.
Les fausses couches
La FIV augmente légèrement le risque de fausse couche. Elle est souvent détectée très rapidement dans le cas d’une PMA.
Les malformations
Le taux de malformations est légèrement plus élevé que lors d’une grossesse spontanée (elles sont détectées rapidement lors d’un diagnostic prénatal).
Quel est le coût d’une fécondation in vitro ?
Une FIV est entièrement prise en charge par l’Assurance Maladie dans la limite de 4 tentatives.
Le remboursement est également possible si la FIV est réalisée dans l’Union européenne ou en Suisse. Il est alors nécessaire de faire une demande d’autorisation au Centre national des soins à l’étranger (CNSE) qui transmet par la suite un formulaire avec les informations de remboursement nécessaires.
Comment se préparer à une FIV ?
On peut se préparer à une FIV sur le plan mental, physique et organisationnel.
Tout d’abord, il faut garder à l’esprit que la FIV est un processus fatiguant pour le corps et l’esprit et qu’elle peut ne pas fonctionner du premier coup et donc créer beaucoup de frustration (un couple sur quatre abandonne après une première tentative, d’après l’Ined). Il est recommandé d’en discuter et de poser toutes ses questions en amont à son médecin, sa sage-femme, ou au centre d’AMP et de se faire épauler par des personnes de confiance.
Le parcours de FIV est loin d’être un parcours simple. C’est pourquoi il est souvent recommandé de s’inscrire dans un groupe de soutien ou d’être accompagné par un·e psychologue.
Il est aussi recommandé de préparer son corps lorsqu’on fait une FIV pour optimiser ses chances et vivre au mieux le processus, notamment grâce à :
- Une activité physique.
- Une alimentation saine et équilibrée.
- Une limitation dans la consommation de caféine (ce qui comprend les sodas, le thé ou encore le chocolat).
- Un bon sommeil.
- La réduction ou l’arrêt de l’alcool.
- La diminution ou l’arrêt de la cigarette.
Pour vivre le plus sereinement possible une FIV, il faut enfin pouvoir s’organiser. C’est pourquoi il est important de mentionner qu’il peut y avoir une autorisation d’absence au travail, sans retenue de salaire. Le ou la partenaire peut aussi en bénéficier dans une limite de 3 examens médicaux. Bien évidemment, un justificatif doit être envoyé à l’employeur, ce qui peut causer certains problèmes de confidentialité.
À quel moment peut-on savoir si la fécondation in vitro a fonctionné ?
C’est lors de la dernière étape, celle du test de grossesse par prise de sang, qu’il est possible de confirmer ou non le début d’une grossesse deux semaines après le transfert.
La FIV augmente-t-elle les probabilités de grossesse multiple ?
Au risque de se répéter, la FIV augmente les probabilités de grossesse multiple. Pourquoi ? Lors du transfert dans l’utérus, il arrive souvent que le·la médecin transfère plusieurs embryons dans le but d’augmenter les chances de développer une grossesse. Résultat : plusieurs embryons peuvent se développer, il y a donc plus de chance que la grossesse soit multiple.
Cependant, grâce à l’évolution des méthodes d’analyse, on propose de plus en plus le transfert d’un seul embryon pour éviter justement une grossesse multiple.
Vous avez d’autres questions ? Téléchargez l’application May, une équipe de sages-femmes est disponible 7j/7 de 8 heures à 22 heures pour répondre à vos questions.
Comment se passe le suivi médical après une fécondation in vitro réussie ?
YES ! Le test par prise de sang est positif, l’échographie a confirmé la grossesse… Nul besoin de suivi spécifique passé ces étapes, le suivi sera le même que pour une grossesse sans FIV qui comprend les échographies, les bilans et les consultations.
C’est alors qu’on vous propose de télécharger l’application May pour suivre l’évolution de votre grossesse et poser toutes les questions que vous souhaitez à nos expert·e·s !
Quelles sont les différences entre la FIV et les autres techniques de procréation assistée ?
Pour rappel, la FIV fait partie des techniques d’AMP. Il en existe deux autres : l’insémination artificielle et l’accueil d’embryon. Mais quelles sont les différences ? On vous explique ⬇️
- L’insémination artificielle : contrairement à la FIV, cette technique ne nécessite pas de traitement chirurgical pour prélever les ovocytes et la fécondation ne se fait pas en laboratoire. Elle consiste à déclencher l’ovulation après stimulation et à injecter le sperme préparé et optimisé dans la cavité utérine, pour maximiser les chances de fécondation “naturelle”.
- L’accueil d’embryon : ici, il s’agit d’un embryon congelé venant d’un couple de donneurs ou d’une femme donneuse qui souhaitent renoncer à leur projet de maternité ou de paternité. Il est alors installé dans l’utérus de la patiente. On peut voir cela comme une forme d’adoption.
Témoignages de mamans
Pour vous aider à comprendre en quoi consiste exactement la FIV, des mamans ont accepté de nous livrer leur témoignage. Nous pensons qu’il s’agit d’un bon moyen d’aider les (futurs) parents lorsqu’ils ont des doutes ou l’envie de se retrouver dans des expériences vécues par d’autres.
Julia a eu une FIV en juin 2021. Après de nombreux essais de transfert d’embryons congelés, elle a donné naissance à une petite Camille le 10 décembre 2023. Elle nous raconte son parcours.
« Nous sommes en couple avec mon chéri depuis 2007, en 2018 on a décidé d’arrêter ma pilule pour fonder notre famille.
Après des mois d’essai, je n’avais pas mes règles et toujours aucun test positif.
On a consulté dans un premier temps en 2019 une gynécologue dans un hôpital privée qui m’a proposé de faire de la PMA. On a commencé par faire de protocoles d’insemination mais cela n’arrivait pas à me faire ovuler. Cette gynécologue nous a proposé de contacter l’hôpital Intercommunal de Créteil qui ont un service PMA.
On a fait une pause d’un an car on était pas prêt à commencer un nouveau protocole. Il faut savoir qu’en PMA, c’est très important la partie psychologique et qu’il faut se sentir prêt pour s’y lancer.
En mai 2020, après le confinement, on a eu notre premier rendez-vous en téléconsultation avec l’hôpital de Créteil et là on s’est pris une baffe : la gynécologue considérait que notre cas n’était pas si grave car on était jeune (29 ans tous les deux). On a senti qu’elle ne se mettait pas du tout à notre place…
Suite à cette mauvaise expérience, l’hôpital nous a mis à disposition une psychologue qui nous a aidé pendant ces 3 longues années de PMA. On a dû faire une batterie d’examens assez lourds pour savoir si on avait un problème de fertilité et ils n’ont rien trouvé. C’était frustrant de se dire qu’il n’y avait pas de raison à notre difficulté à avoir un enfant.
On a fait de sept. 2020 à fév. 2021, 3 protocoles d’insémination, avec à chaque fois des dizaines de piqûres dans le ventre et des rendez-vous à l’hôpital tous les 2 jours pour vérifier le nombre de follicules.
En mai 2021, on a demandé d’abandonner les protocoles d’insémination pour passer à la ponction d’ovocytes pour faire la FIV. Une fois encore la gynécologue m’a fait la réflexion car elle trouvait que j’étais très jeune pour supporter la FIV. Heureusement la psychologue était là pour ramasser les pots cassés.
La ponction a été très fructueuse car j’ai eu 16 ovocytes et cela a fait 8 embryons. On était très confiant sur la suite, on retrouvait l’espoir de fonder une famille.
Entre juin 2021 et juin 2022, j’ai eu 5 transferts d’embryon. A chaque fois, on gardait l’espoir que cela fonctionne, puis l’immense déception de la réponse négative après seulement 10 jours. Au fur et a mesure des tests négatifs, on commençait à ne plus y croire. L’équipe soignante était à notre écoute lorsqu’on avait besoin de parler.
A l’été 2022, j’ai changé de gynécologue et à ce moment-là on a préféré refaire une pause d’un an car il nous restait qu’un seul embryon congelé. On n’avait plus la force ni le courage d’être face à un nouvel échec.
On a donc profité pendant cette année pour faire des séances avec la psychologue, beaucoup voyager et profiter à deux.
En janvier 2023, la nouvelle gynécologue nous a proposé, avec beaucoup de bienveillance, de reprendre tout à zéro pour vérifier nos analyses d’examen. Elle a conclu que je n’ovulais pas et donc nous a proposé de faire un protocole avec injection pour m’aider à ovuler. On a commencé en mars 2023 ce nouveau protocole sans trop y penser car nous avions d’autres choses en tête : une maison à rénover, un voyage à organiser pour les 80 ans de ma grand-mère et j’étais également le témoin de mariage de mon meilleur ami.
On a eu le transfert d’embryon le jour de Pâques et je n’osais pas y croire, j’étais prête à affronter un échec et enchaîner avec une autre ponction pour faire un FIV.
Finalement, la prise de sang fin avril était positive et augmentait chaque semaine. J’ai accouché le 10 décembre dernier de notre petite Camille.
Pendant tout notre parcours, j’ai décidé de me confier seulement à mes amis mais je n’ai pas voulu en parler à ma famille proche, je ne voulais pas leur faire vivre ces montagnes russes et je ne pouvais pas supporter le fait qu’ils soient déçus à chaque échec. Mais avec du recul, je pense que leur soutien aurait été d’une grande aide. Toute ma famille est maintenant au courant et est très fière de notre parcours.
Je donnerai pour conseil aux futurs parents en PMA de ne pas hésiter à en parler autour d’eux. Ce n’est pas une honte de faire ce parcours, il faut beaucoup de courage et de persévérance et quand on tient dans nos bras notre bébé pour la première fois, on ressent toute cette fierté d’avoir traversé ces épreuves et d’avoir pu les traverser à deux. Il ne faut pas hésiter à faire des pauses si on le peut car c’est très important de se ressourcer. »
Estelle a découvert qu’elle n’avait qu’un demi utérus (un utérus unicorne) et une réserve ovarienne faible. Elle est entrée en PMA en 2021 et a accueilli son bébé pendant l’été 2023. Une petite Victoria qui illumine ses jours et ses nuits. C’est à son tour de nous raconter son parcours :
« En 2020, j’ai 30 ans, je sais que j’ai envie d’avoir des enfants un jour mais pas tout de suite. Je suis heureuse et épanouie, pas d’urgence.
Quelques mois plus tard, j’ai des saignements inexplicables en dehors des règles. Le gynéco m’envoie faire une IRM et on me découvre une malformation que personne ne m’avait détectée avant – j’ai un utérus unicorne (et de l’endométriose asymptomatique, d’où les saignements). Le médecin me fait asseoir et me dit que ce sera compliqué d’avoir un bébé mais pas impossible. Je sors du rdv perdue et dévastée. Je veux des enfants, je ressens l’urgence.
Je fais donc des analyses de sang. En plus de cette malformation il s’avère que mon taux d’AMH est plutôt faible pour mon âge. Ma réserve ovarienne n’est pas de la première jeunesse. Je prends immédiatement rendez-vous en PMA, j’ai de la chance ça se fait assez rapidement. Encore des examens, beaucoup, qui mettent un coup à la spontanéité de notre intimité. Mon premier rdv est mars, on commence les inséminations en mai. Parce que oui, la FIV, ça coûte cher à la sécu donc même quand il y a un mini espoir que ça marche naturellement on vous fait passer par les inséminations.
La première fonctionne du premier coup mais je fais une fausse couche très rapidement. C’est difficile à encaisser mais quand on entre en PMA, je crois qu’on se met en pilote automatique. On continue et puis c’est tout.
J’enchaîne 3 autres inséminations. Dans le centre c’est un peu l’usine. On est des dizaines et des dizaines dans cette salle d’attente pour faire la prise de sang et l’écho endovaginale. Il n’y a pas le temps de poser de questions, on est trop nombreuses et la gynécologue n’a pas le temps d’avoir de l’empathie si elle veut voir tout le monde. En 5 min vous devez avoir enlevé votre culotte, fait l’écho et fermer la porte avec un résultat qu’on vous expliquera plus tard par téléphone. On sent bien qu’elles font ce qu’elles peuvent (parce que chaque jour c’est une gynécologue différente qui ausculte) mais les moyens humains ne sont pas suffisants pour une prise en charge psychologique adéquate. La PMA, il faut vraiment être solide et surtout avoir un·e gynécologue référent·e avec qui on se sent à l’aise et qui sait vous rebooster. Il ne faut pas être pudique non plus, pas le temps.
Échec des inséminations. On passe aux FIV !
Les doses d’hormones sont plus conséquentes, je me sens plus fatiguée, j’ai une acné terrible. J’ai peur de la ponction, je ne suis jamais entrée dans un hôpital avant ça surtout que dans mon centre, la ponction se fait en anesthésie locale (panique totale) pour que le corps récupère plus vite.
Le jour J arrive, a l’écho on me dit que j’ai 10 follicules de la bonne taille. Je suis pleine d’espoir. Je passe au bloc. Je suis en larmes, je tremble de tout mon corps mais l’équipe est géniale. On m’écoute, on me comprend et ils prennent le temps que je sois détendue pour commencer. Je ne sens rien malgré la taille de l’aiguille. Ils ont réussi à prélever 5 ovocytes. Je suis déçue, je sais qu’on en perd quand ils se développeront pour devenir des embryons. D’ailleurs 2 embryons survivront, me seront implantés et n’auront pas la chance de s’accrocher.
J’accuse le coup et j’enchaîne une 2eme ponction à 3 mois d’intervalle. Je change de gynéco référente, la nouvelle est géniale et me redonne de la force. Elle est pétillante et trouve toujours les mots pour faire de ce moment une aventure vers notre bébé. Je subis moins les rdv, les piqûres et je reste positive. On prend le temps de voyager aussi. Elle nous le dit a chaque rendez-vous : vous l’aurez bientôt votre bébé. La 2ème ponction est une réussite, on a changé le protocole et on me ponctionne 13 ovocytes dont 8 deviendront des embryons top qualité. Nous sommes aux anges ! On m’implante le premier, je suis enceinte. On est juste heureux, on se dit que ça y est c’est notre tour. A 7 semaines, je décide de faire une prise de sang juste pour le plaisir de voir le taux d’HCG crever le plafond. Et la mon cœur s’arrête. Une autre fausse couche. Aux urgences on me confirme qu’en effet, il n’y a plus d’embryon. « On voit bien les résidus ». Des résidus. C’est de mon bébé qu’ils parlent. Je suis en larmes, c’est trop dur. La gynéco me dit qu’à ce stade, la fausse couche ce sera comme des grosses règles. Dévastée encore fois. Heureusement on est 2, je suis soutenue et aimée. La fausse couche est terriblement douloureuse. Chaque contraction me paralyse.
Je refuse de continuer les transferts sans faire d’autres analyses. Ma gynécologue me prend dans ses bras, elle me dit que je peux prendre le temps de réaliser ce qu’il s’est passé mais moi je veux continuer, vite. Je veux sortir de tous ces process le plus rapidement possible. On fait une tonne d’analyses. Et finalement, on découvre que j’ai un gène qui ne synthétise pas correctement une hormone importante pour le bon développement du bébé. Je prends des cachets pendant 2 mois et on retente un transfert. Et cette fois, c’est la bonne. J’ai 32 ans, notre bébé lumière est en route. 39 semaines plus tard on me met dans les bras une petite fille de 4 kg avec un visage qui fait fondre la terre entière. Toutes les épreuves qu’on a vécues avant, on les oublie. Ça paraît fou mais c’est vrai. Chaque minute, chaque larme, chaque effort… on sait pourquoi on l’a fait. Le bonheur d’être parents ».
Pauline a donné naissance à un petit garçon qui a aujourd’hui 10 mois. Avant cela, elle décrit avoir vécu son parcours PMA comme des « montagnes russes ». Voici son histoire :
« Fin 2020, j’arrête ma pilule en me disant classiquement qu’après 10 ans de pilule, les choses se remettent en place très doucement et qu’il faudrait certainement quelques mois avant de tomber enceinte. J’ai quand même rapidement été inquiète de ne pas retrouver de cycles naturels après l’arrêt de ma pilule, et au bout de 3 mois sans rien, je suis allée consulter ma gynécologue. Je savais que tomber enceinte pouvait prendre du temps et que 3 mois, ce n’était rien, mais comme je n’avais pas mes règles j’avais a priori très peu de chances que ça arrive par miracle.
C’est là qu’on a mis les doigts dans l’engrenage et les orteils dans un monde qui nous était auparavant totalement inconnu. D’abord, ma gynéco m’a prescrit les premiers examens de base, (échographie et prise de sang). Ça n’a rien révélé si ce n’est des ovaires légèrement micros polykystiques. J’ai commencé un traitement qui devait déclencher des règles et relancer mon cycle, le Duphaston (qui est par la suite devenu mon pire ennemi sur cette Terre car j’ai dû en prendre à chaque tentative ratée puisque Duphaston = règles = pas de bébé).
Au bout de 3 mois à nouveau, et déjà 6 mois depuis l’arrêt de ma pilule, je n’étais pas enceinte et loin de l’être. Ma gynécologue m’a recommandé un médecin spécialisé en endocrinologie et médecine de la reproduction, à la Pitié Salpêtrière. J’avais la chance de vivre à Paris, je ne m’en rendais pas compte à l’époque mais j’ai pu avoir un rendez-vous 2 mois plus tard. J’imagine à peine les délais lorsqu’on sort des grandes villes. Mon rendez-vous à lieu en juillet, pas le bon timing quand on parle PMA et qu’on finit par craindre 2 périodes de l’année : l’été et les fêtes de fin d’année, quand la plupart des centres PMA ferment leurs portes.
La PMA c’est du temps long, déjà parce que cela ne fonctionne pas toujours du premier coup, parce qu’il faut souvent de nombreuses tentatives, de nombreux traitements différents, des tâtonnements, des montagnes russes, et qu’un échec veut dire un mois de perdu – voir plus. On enchaîne donc très vite les mois comme des perles, et on doit souvent laisser son corps se reposer entre chaque tentative. C’est salutaire pour certaines femmes, et certainement pour leurs corps, mais pour moi c’était terrible de voir les semaines passer sans pouvoir agir, me remettre en selle.
Mon mari et moi sommes passés par plusieurs méthodes différentes avant de démarrer les FIV : d’abord une pompe à gonadotropin-releasing hormone (GNRH) qui m’a causé une grosse hyperstimulation et n’a mené à rien (2 mois dans la vue), puis des inséminations (nous avons eu 3 tentatives vaines). A chaque fois je faisais des hyperstimulations donc à chaque fois, on arrêtait tout en plein vol pour ne pas prendre de risques. Jusqu’au jour, déjà presque 1 an après mon bilan à l’hôpital, où ma gynéco nous a dit que le bon coté des hyperstimulations c’est qu’elles voulaient dire que j’avais beaucoup de follicules, beaucoup d’ovocytes, et que donc les chances de succès d’une FIV étaient élevées. C’était donc parti.
Notre première tentative a commencé comme pour les inséminations, injections tous les soirs pour faire maturer les follicules, j’étais rodée à l’exercice. Les hormones que je m’injecte me donnaient pas mal d’effets secondaires, j’ai pris du poids (de l’eau !), j’ai perdu beaucoup de cheveux, j’étais extrêmement fatiguée, j’avais de l’acné – et démoralisée mais pas sure que les hormones y soient pour quoi que ce soit. La FIV prend énormément de temps et d’énergie. Au début du traitement, il fallait aller à l’hôpital un jour sur deux pour échographie et prise de sang, je ne compte pas combien d’heures j’ai passé dans cette salle d’attente sans fenêtres, avec des affiches sur les murs pour faire de la prévention contre l’alcool pendant la grossesse ou pour proposer un accompagnement pour arrêter de fumer enceinte. Après la prise de sang et l’écho, je rentrais chez moi et j’attendais l’appel de l’hôpital en fin de matinée ou début d’après-midi. Ils appelaient toujours pour confirmer la suite du traitement, ajuster les doses si besoin ou me dire de commencer les injections qui bloquent l’ovulation. On passait à deux injections par jour, une pour faire maturer un maximum de follicules, l’autre pour bloquer leur libération. J’imaginais très bien façon « Il était une fois la Vie » les signaux contradictoires que recevait mon corps à ce moment-là. Au bout d’une dizaine de jours, je devais me rendre à l’hôpital tous les jours pour une surveillance rapprochée : il ne fallait pas louper le coche, et comme j’avais une sérieuse tendance à l’hyperstimulation ovarienne, il fallait s’assurer que tout était sous contrôle. D’ailleurs ma première tentative de FIV – premier couperet – n’en a pas vraiment été une. Au bout d’une dizaine de jours, je faisais une hyperstimulation trop sévère et dangereuse. On m’a donc appelé en fin de matinée, j’étais en réunion au travail, pour me dire qu’il fallait tout arrêter et que nous n’irions pas au bout de cette tentative. En plus c’est tomber juste avant les vacances de Noël, donc la tentative suivante n’a pu avoir lieu qu’un mois plus tard. Encore un mois sur mon collier de perles.
Nous sommes partis sur des dosages beaucoup plus prudents sur ma seconde tentative. La maturation a duré un peu plus longtemps mais c’était aussi plus sûr. Au bout d’une dizaine de jours, on passe aux 2 injections, et aux rendez-vous quotidiens. Et un jour enfin, on m’appelle pour me dire que je peux déclencher l’ovulation et on me donne rendez-vous pour la ponction. Ponction sous anesthésie générale, ça se passe plutôt bien. 18 ovocytes, c’est un très, très bon score. Mon mari et moi rentrons hyper optimistes, en nous disant que nous n’avions jamais été aussi près du but.
On m’appelle trois jours plus tard, c’était un samedi matin. Sur les 18 ovocytes, seuls 3 embryons se sont formés, et aucun n’a tenu le coup. Sur 18 ovocytes, rien n’a tenu. Rien. Je me souviens de la sensation de m’écrouler, je suis littéralement tombée par terre, comme si on m’avait donné un coup de pelle. J’ai eu l’impression que tout mon corps coulait par terre. Même aujourd’hui alors que cette histoire a eu un dénouement positif, je me souviens de ce moment avec le cœur serré et comme l’une des émotions les plus vives que j’ai jamais ressenti.
On nous a conseillé 2 mois de pause pour se retaper émotionnellement et pour s’en remettre physiquement. Encore deux mois sur le collier. J’ai pu reprendre du poil de la bête cette fois-ci, et finalement cette pause a fait du bien. J’ai trouvé un nouveau job, j’ai retrouvé de l’énergie. Physiquement les effets secondaires des traitements se sont estompés et j’avais le temps et l’énergie d’à nouveau sortir, boire des verres entre copains et aller au resto avec mon mari. La vie reprenait un peu, même si mes nuits étaient toujours hantées par mon désir jusqu’ici impossible de devenir mère et que je comptais les jours jusqu’à la prochaine tentative.
Tentative qui tombait en juin, et ce n’est pas anodin parce qu’en août, le centre fermait pour les vacances. Nous avions donc une seule et unique chance, sinon c’était septembre. 3 mois de plus au collier. Et en plus, nous déménagions pour mon travail en Belgique, donc c’était la dernière chance en France, aux Bluets. Nous avions déjà pris rendez-vous en septembre chez un gynéco d’un hôpital à Bruxelles pour démarrer une PMA en Belgique.
Cette fois-ci, je mettais toutes les chances de mon côté pour vivre au mieux la procédure. J’ai demandé deux semaines d’arrêt maladie à mon médecin traitant parce que concilier les allers-retours à l’hôpital, les effets secondaires, les douleurs, la fatigue et le stress avec une vie professionnelle avait vraiment été difficile depuis le début de cette histoire. Je voulais avoir l’esprit tranquille, ne plus devoir chercher des excuses pour mes retards et pleurer dans les toilettes du bureau à chaque appel de l’hôpital. On a démarré doucement, tout se passait comme la dernière fois. Ponction, 12 ovocytes, moins bon score mais peut être plus qualitatifs ?
Cette fois, on nous a conseillé de passer par une FIV ICSI, procédure pour laquelle on force encore un peu plus le destin en injectant directement les spermatozoïdes dans les ovules pour s’assurer de la fécondation. Lors d’une FIV classique, on attend juste que la nature opère, mais a priori les spermatozoïdes de mon mari n’étaient pas assez vifs pour trouver le chemin. On avait donc plus de chances d’avoir des embryons viables cette fois-ci.
Et ce fut le cas, trois jours après la ponction, on nous annonce que nous avons 6 beaux embryons, et qu’on attend J5 pour le transfert pour qu’ils soient encore plus forts. Deux jours après, le transfert. On y est enfin. A ce moment-là, peu importe la suite, je suis enceinte. Je ne bouge pas pendant 3 jours, craignant même d’aller faire pipi au cas où ça ferait tomber l’embryon. J’attends sagement les 14 jours avant de pouvoir faire un test, guettant les moindres symptômes mais sachant parfaitement que l’Ovitrelle, l’injection permettant l’ovulation, donnait des tests grossesses faux positifs. J’en avais déjà fait l’expérience par le passé et la chute avait été rude… Cette fois je suis sage. J’attends la prise de sang, on l’ouvre ensemble avec mon mari, on se prend dans les bras sans un mot. On attend un bébé, enfin !
Mes conseils aujourd’hui c’est d’en parler, et c’est pour ça que je tenais à répondre à votre appel à témoignage aujourd’hui. Nous avons commencé notre parcours PMA en gardant le secret : on imaginait tellement le moment magique de l’annonce auprès de nos proches, la surprise, la joie de nous savoir bientôt parents. On voulait garder ça pour nous, d’abord par pudeur parce que ça touche l’intime, et aussi parce qu’on ne s’imaginait pas que ça durerait si longtemps. On ne pensait pas avoir besoin d’être soutenus par d’autres que nous 2. Finalement au bout de la deuxième tentative de FIV ratée, on a eu besoin d’en parler autour de nous et je ne peux que le conseiller. Personne autour de nous n’avait vécu la même chose donc c’était difficile d’avoir le soutien de personnes qui comprenaient vraiment notre souffrance et notre parcours. Mais au moins ça a pu expliquer pourquoi nous étions tristes, pourquoi au fil des mois et des années on sortait moins, on était plus fatigués. Pourquoi je m’effondre chaque fois que des amis ou de la famille m’annoncent une grossesse (pas devant eux, évidemment).
Ensuite je conseille vraiment de se faire accompagner de professionnels aguerris dans ce parcours. Je ne peux pas affirmer avec certitude que c’est ça qui a fonctionné, mais pour ma dernière tentative je suis allée voir une ostéopathe incroyable spécialisée dans la femme à Paris, j’y suis allée juste avant et quelques jours après ma ponction pour « préparer le terrain ». Quand bien même ça n’aurait pas été la solution miracle pour une FIV réussie, en tout cas ça a clairement permis de soulager mes douleurs suite à la ponction et l’hyperstimulation.
Je suis aussi allée voir une sage-femme acupuncteur absolument génial, encore une fois un peu avant le transfert et le lendemain du transfert. Et encore une fois, même si ce n’est pas ça qui a permis l’implantation, en tout cas j’ai passé du temps dans le cabinet d’un professionnel extraordinaire, à l’écoute, doux. J’ai parlé et je me suis sentie écoutée. Il a également fait des points d’acupuncture pour gérer mon stress et ma fatigue et c’était salutaire. Ostéo et sage homme acupuncteur : pour moi ces deux personnes ont fait la différence et je ne pourrais jamais les remercier assez.
Et bien sûr mon mari, qui y a toujours cru et qui m’a ramassé à la petite cuillère à chaque échec, et qui aujourd’hui est le papa le plus génial qui soit !
Comme toujours dans la vie, l’accompagnement dépend terriblement de la personne qu’on a en face de nous. On a rencontré beaucoup de professionnel·le·s de santé, gynéco, sages-femmes, anesthésiste, internes… et certains ont été très mauvais et d’autres très bons. Mais dans l’ensemble, j’avais toujours un peu cette sensation désagréable d’être une voiture qu’on réparait. On me parlait peu, on n’essayait pas de savoir comment j’allais. On devait me réparer ou en tout cas me faire un bébé. Personne n’a le temps, et ça se voit. On est un dossier sur la pile, pas un couple en mal d’enfant. Tout va très vite, c’est expéditif. Les échecs qui nous bousillent ne sont qu’un mauvais chiffre dans les stats. On vient, on met les pieds dans les étriers, on repart. Il m’a vraiment fallu être actrice de mon processus pour que ça marche, d’ailleurs. Comprendre les chiffres, les dosages, les taux sur mes prises de sang et les images de l’écho parce que le moindre loupé des gynécos résulte en un échec. Chaque heure compte en fait. D’ailleurs pour ma dernière tentative, j’ai décidé d’adapter moi-même le taux de mes injections parce que je trouvais que ça allait trop vite et que je n’étais pas loin de l’hyperstimulation. Je ne dis pas que c’est ce qu’il faut faire, mais je pense sincèrement qu’il faut prendre son parcours en main, comprendre ce qu’on nous donne, comprendre les traitements et le process. Ça a vraiment été la clé pour nous.
Je me rends compte en envoyant ce mail que j’ai dit beaucoup de choses, je crois que lancée dans mon récit les souvenirs sont remontés à la surface et je n’ai pas pu m’empêcher de raconter des détails. Mais c’est un bout de notre histoire à mon mari et à moi ! Mais même des mois plus tard, même avec un bébé beau comme un cœur, cette période me laisse un sentiment bizarre, je reste je pense assez choquée et secouée d’avoir vécu des émotions si fortes à chaque annonce d’échec. J’ai eu tellement peur de ne jamais pouvoir être mère, j’ai été tellement viscéralement jalouse de toutes les femmes autour de moi qui le devenaient. Je reste un peu honteuse aussi de ne pas faire partie des femmes « fertiles » prêtes à réarmer la France. J’ai comme la sensation de ne pas être bien fonctionnelle, d’être abimée, qu’il me manque cette part de ma féminité. Et puis je suis déjà très angoissée à l’idée de devoir repasser par là si nous voulions un jour un deuxième enfant, et très honnêtement je pense que c’est ce qui pourrait m’en dissuader.
Merci pour tout ce que vous faites chez May, vous avez rendu ma grossesse et les premières semaines de mon bébé tellement plus douces ! C’est d’ailleurs une sage-femme de May qui m’a prédit mon accouchement imminent en mars dernier. »
Estelle est entrée en PMA en 2021 après avoir découvert qu’elle n’avait qu’un demi utérus (utérus unicorne) et une réserve ovarienne faible. C’est en été 2023 qu’elle donne naissance à sa petite fille, Victoria. Elle nous raconte :
« En 2020, J’ai 30 ans, je sais que j’ai envie d’avoir des enfants un jour mais pas tout de suite. Je suis heureuse et épanouie, pas d’urgence.
Quelques mois plus tard, j’ai des saignements inexplicables en dehors des règles. Le gynéco m’envoie faire une IRM et on me découvre une malformation que personne ne m’avait détectée avant – j’ai un utérus unicorne (et de l’endométriose asymptomatique d’où les saignements). Le médecin me fait asseoir et me dit que ce sera compliqué d’avoir un bébé mais pas impossible. Je sors du rdv perdue et dévastée. Je veux des enfants, je ressens l’urgence.
Je fais des analyses de sang, en plus de cette malformation il s’avère que mon taux d’AMH est plutôt faible pour mon âge. Ma réserve ovarienne n’est pas de la première jeunesse. Je prends immédiatement rendez-vous en PMA, j’ai de la chance ça se fait assez rapidement. Encore des examens, beaucoup, qui mettent un coup à la spontanéité de notre intimité. Mon premier rdv est mars, on commence les inséminations en mai. Parce que oui, la FIV ça coûte cher à la sécu donc même quand il y a un mini espoir que ça marche naturellement on vous fait passer par les inséminations.
La première fonctionne du premier coup mais je fais une fausse couche très rapidement. C’est difficile à encaisser mais quand on entre en PMA, je crois qu’on se met en pilote automatique. On continue et puis c’est tout.
J’enchaîne 3 autres inséminations. Dans le centre c’est un peu l’usine. On est des dizaines et des dizaines dans cette salle d’attente pour faire la prise de sang et l’écho endovaginale. Il n’y a pas le temps de poser de questions, on est trop nombreuses et la gynécologue n’a pas le temps d’avoir de l’empathie si elle veut voir tout le monde. En 5min vous devez avoir enlevé votre culotte, fait l’écho et fermer la porte avec un résultat qu’on vous expliquera plus tard par téléphone. On sent bien qu’elles font ce qu’elles peuvent (parce que chaque jour c’est une gynécologue différente qui ausculte) mais les moyens humains ne sont pas suffisants pour une prise en charge psychologique adéquate. La PMA, il faut vraiment être solide et surtout avoir un.e gynécologue référent.e avec qui on se sent à l’aise et qui sait vous rebooster. Il ne faut pas être pudique non plus, pas le temps.
Échec des inséminations. On passe aux FIV ! Les doses d’hormones sont plus conséquentes, je me sens plus fatiguée, j’ai une acné terrible. J’ai peur de la ponction, je ne suis jamais entrée dans un hôpital avant ça surtout que dans mon centre, la ponction se fait en anesthésie locale (panique totale) pour que le corps récupère plus vite.
Le jour J arrive, a l’écho on me dit que j’ai 10 follicules de la bonne taille. Je suis pleine d’espoir. Je passe au bloc. Je suis en larmes, je tremble de tout mon corps mais l’équipe est géniale. On m’écoute, on me comprend et ils prennent le temps que je sois détendue pour commencer. Je ne sens rien malgré la taille de l’aiguille. Ils ont réussi à prélever 5 ovocytes.. je suis déçue, je sais qu’on en perd quand ils se développeront pour devenir des embryons. D’ailleurs 2 embryons survivront, me seront implantés et n’auront pas la chance de s’ accrocher.
J’accuse le coup et j’enchaîne une 2ème ponction à 3 mois d’intervalle. Je change de gynéco référente, la nouvelle est géniale et me redonne de la force. Elle est pétillante et trouve toujours les mots pour faire de ce moment une aventure vers notre bébé. Je subis moins les rdv, les piqûres et je reste positive. On prend le temps de voyager aussi. Elle nous le dit a chaque rendez-vous : vous l’aurez bientôt votre bébé. La 2ème ponction est une réussite, on a changé le protocole et on me ponctionne 13 ovocytes dont 8 deviendront des embryons top qualité. Nous sommes aux anges ! On m’implante le premier, je suis enceinte. On est juste heureux, on se dit que ça y est c’est notre tour. A 7 semaines, je décide de faire une prise de sang juste pour le plaisir de voir le taux d’HCG crever le plafond. E la mon cœur s’arrête. Une autre fausse couche. Aux urgences on me confirme qu’en effet, il n’y a plus d’embryon. « On voit bien les résidus ». Des résidus. C’est de mon bébé qu’ils parlent. Je suis en larmes, c’est trop dur. La gynéco me dit qu’à ce stade, la fausse couche ce sera comme des grosses règles. Dévastée encore fois. Heureusement on est 2, je suis soutenue et aimée. La fausse couche est terriblement douloureuse. Chaque contraction me paralyse.
Je refuse de continuer les transferts sans faire d’autres analyses. Ma gynécologue me prend dans ses bras, elle me dit que je peux prendre le temps de réaliser ce qu’il s’est passé mais moi je veux continuer, vite. Je veux sortir de tous ces process le plus rapidement possible. On fait une tonne d’analyses. Et finalement, on découvre que j’ai un gène qui ne synthétise pas correctement une hormone importante pour le bon développement du bébé. Je prends des cachets pendant 2 mois et on retente un transfert. Et cette fois c’est la bonne. J’ai 32 ans, notre bébé lumière est en route. 39 semaines plus tard on me met dans les bras une petite fille de 4 kg avec un visage qui fait fondre la terre entière. Toutes les épreuves qu’on a vécues avant on les oublie. Ça paraît fou mais c’est vrai. Chaque minute, chaque larme, chaque effort on sait pourquoi on l’a fait. Le bonheur d’être parents ».
Le parcours d’une FIV peut être long et compliqué à traverser, bien qu’il ait le pouvoir d’exaucer le vœu de construire une famille. N’hésitez pas à échanger avec des personnes ayant suivi ce parcours et des professionnel·le·s de santé à votre écoute ❤️.
Pour aller plus loin :
- Ameli : Prise en charge de l’assistance médicale à la procréation (AMP).
- Parents médicalement assistés de Sophie Nanteuil (ed. hachette).
Écrit par Andréa Lepage avec les expert·e·s May.
–
Photo : Envato