Créé par votre corps spécialement pour la grossesse, le placenta assure le lien vital entre vous et votre bébé en développement. Comment se forme le placenta ? À quoi ressemble le placenta et quel est son rôle tout au long de la grossesse ? On fait le point.
Qu’est-ce que le placenta ?
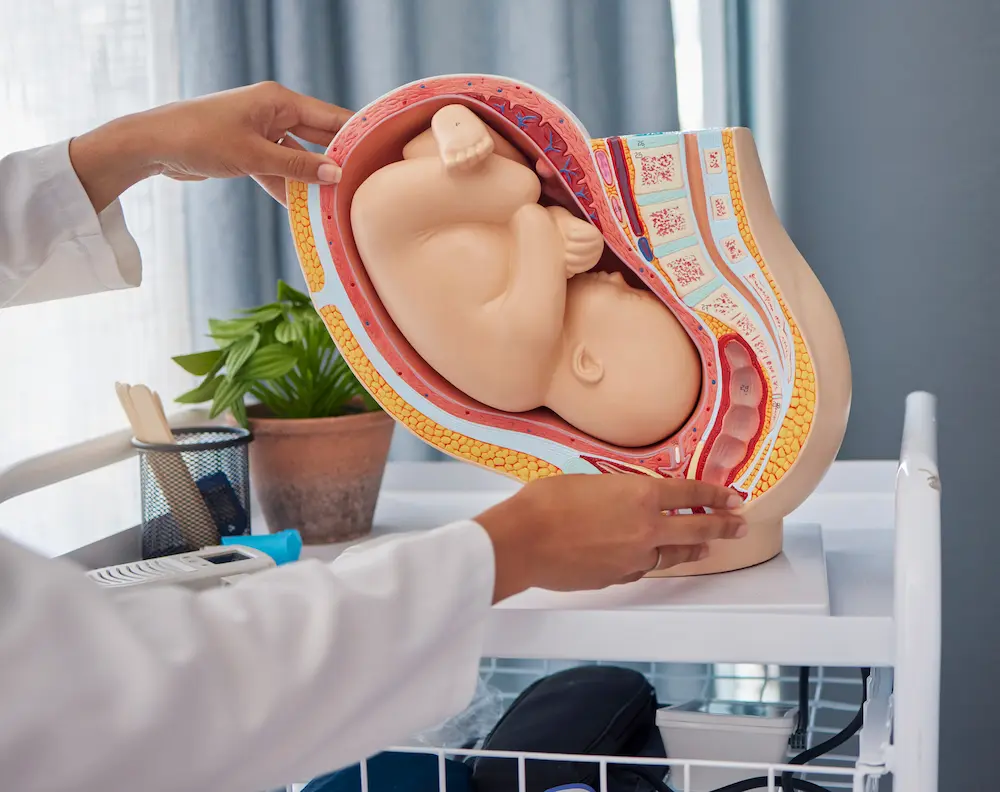
Le placenta se forme dans l’utérus, en même temps que le fœtus. Puisque votre bébé ne peut ni manger, ni respirer dans votre ventre, cet organe est essentiel à son développement. En effet, il transmet les nutriments et l’oxygène dont il a besoin.
Ce n’est pas tout, il a aussi un rôle de filtre (il ne filtre pas tout mais beaucoup, on parle de filtre sélectif), de sécrétion hormonale important pour maintenir la grossesse ainsi qu’un rôle dans la tolérance immunologique (c’est-à-dire qu’il empêche votre corps de rejeter le fœtus qui est techniquement un corps étranger).
Sur l’application May, vous pouvez suivre chaque étape de votre grossesse et l’ensemble de vos rendez-vous médicaux grâce à un calendrier personnalisé. Vous y trouverez également de nombreux contenus (articles, fiches pratiques, masterclasses) pour vous accompagner à chaque trimestre.
Quand et comment se développe le placenta au cours de la grossesse ?
Dans la phase finale de division cellulaire, après la rencontre de l’ovocyte et du spermatozoïde, l’amas de cellules se divise en 2 masses distinctes :
- La première, proche de l’utérus, devient le placenta.
- La seconde devient le bébé.
Les cellules du bébé et du placenta ont donc le même ADN.
Au tout début de la grossesse, les cellules qui formeront le placenta entourent l’embryon. Cette couronne s’appelle le trophoblaste.
C’est un peu plus tard, seulement vers la fin du 3ème mois de grossesse (12 SA) que nous parlons de “placenta”: les cellules du trophoblaste migrent à un pôle de l’œuf pour former le chorion, puis le placenta à proprement parler.

À quoi ressemble le placenta ?
Pour vous donner une idée concrète, le placenta est une galette à deux faces : l’une regarde vers l’utérus et est implantée comme un scratch dans la muqueuse utérine, appelée endomètre, et l’autre regarde vers le bébé et est recouverte des membranes amniotiques. C’est sur cette face que s’implante le cordon ombilical.
Côté poids, il évolue au cours de la grossesse : avant 16 semaines d’aménorrhée (SA), le poids du placenta est supérieur à celui du fœtus. À 16 SA, il est égal à celui du fœtus. À 28 SA, il est égal à un quart de celui du fœtus et à terme, il est égal à un sixième de celui du fœtus (soit 500 g pour un bébé de 3 kg).
Il est localisé devant, derrière, à gauche, à droite dans l’utérus… peu importe ! Il y a un seul endroit où on ne préfère pas le retrouver : c’est devant le col, la porte de sortie du bébé.

Quels sont les problèmes de santé qui peuvent être liés au placenta pendant la grossesse ?
Il est important de savoir que le placenta, organe essentiel pendant la grossesse, peut ne pas fonctionner ou se développer correctement. Les conséquences peuvent être importantes pour vous et votre bébé mais il existe des moyens de maîtriser ces situations. Parmi les complications possibles, voici les plus courantes.
Qu’est-ce que le placenta praevia ?
C’est lorsque le placenta recouvre partiellement ou complètement le col de l’utérus. Cette configuration peut entraîner des saignements importants pendant la grossesse et à l’accouchement ou encore un accouchement prématuré. Une césarienne peut être programmée, notamment si le placenta recouvre le col entièrement. Rassurez-vous, il s’agit d’une situation relativement rare puisqu’elle concernerait très peu de grossesses.
Le placenta prævia augmente le risque d’hémorragie au cours de la grossesse, en particulier durant le troisième trimestre. Les saignements peuvent apparaître de manière soudaine, généralement sans douleur et nécessitent une évaluation médicale rapide.
Le placenta prævia peut également rendre l’accouchement par voie basse difficile, voire impossible si le col en est complètement recouvert. À partir de 32 semaines d’aménorrhée, la distance entre le bord du placenta et l’orifice interne du col de l’utérus est mesurée avec précision. Cette donnée permet de déterminer le mode d’accouchement le plus adapté. Rassurez-vous, dans la grande majorité des cas, un placenta initialement bas inséré au cours du deuxième trimestre se déplace vers le haut spontanément à mesure que l’utérus se développe.
Lorsque le bord placentaire se situe à plus de 20 mm de l’orifice interne, un accouchement par voie basse peut être envisagé, à condition qu’il n’y ait pas de saignement ni d’autres contre-indications.
Si le placenta est partiellement ou totalement recouvrant ou situé à moins de 20 mm du col : une césarienne programmée est recommandée, souvent entre 36 et 38 SA, en l’absence d’hémorragie.
Qu’est-ce que la prééclampsie ?
La prééclampsie est une déficience du placenta qui se manifeste par une hypertension artérielle et la présence de protéines dans les urines. En France, d’après les données de l’Assurance Maladie, la pré-éclampsie survient dans environ 2 % des grossesses. La difficulté de cette pathologie est le risque de complication soudaine et grave pour la mère et/ou le fœtus.
Qu’est-ce que l’insuffisance placentaire ?
L’insuffisance placentaire se produit lorsque le placenta ne fonctionne pas comme il le devrait, les échanges ne sont pas optimaux. Un retard de croissance intra-utérin est alors possible puisque le bébé peut ne pas bénéficier de tous les apports nécessaires. Une surveillance régulière du rythme cardiaque du fœtus ainsi que de son bien-être à l’échographie est alors nécessaire.
D’autres complications sont possibles comme le décollement placentaire, le placenta accreta ou le placenta increta (implantation trop profonde)… Des facteurs de risques peuvent favoriser l’apparition de problèmes comme un âge maternel avancé, des antécédents de complications placentaires, le tabagisme, une grossesse multiple, le diabète…
Si des problèmes de santé liés au placenta, qui restent plutôt rares, sont identifiés pendant votre grossesse, soyez rassurée, vous serez alors étroitement surveillée par vos professionnel·le·s de santé (sage-femme, gynécologue, obstétricien·ne…) pour minimiser les risques. Votre santé et celle de votre bébé sont primordiales et un suivi médical adapté est alors mis en place.
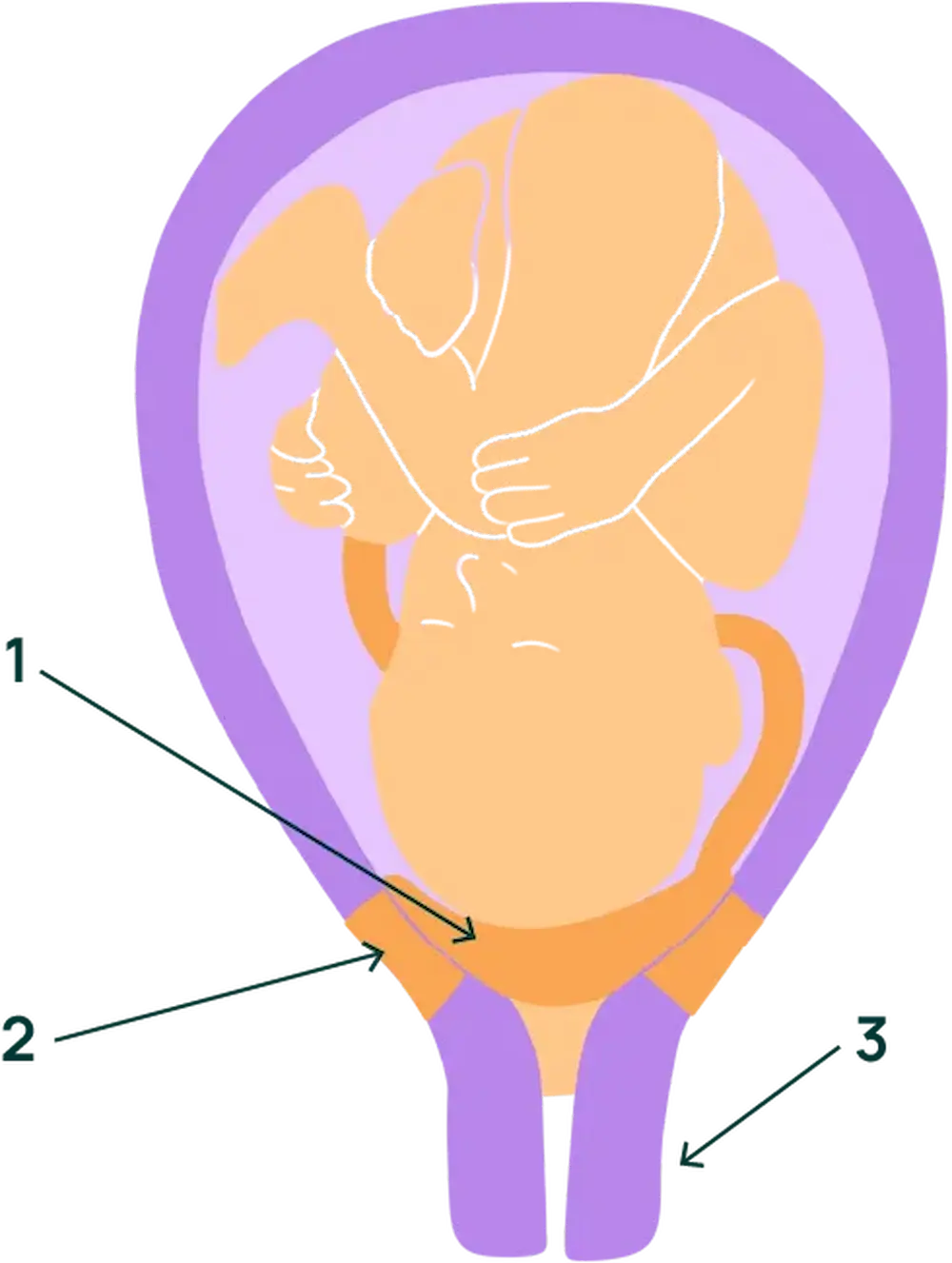
1 – Placenta
2 – Segment inférieur
3 – Col
Quelles sont les méthodes de diagnostic des problèmes de placenta ?
Bien heureusement, les problèmes liés au placenta se diagnostiquent de diverses façons. Le placenta praevia peut par exemple se repérer grâce à une échographie.
Concernant la prééclampsie, on recherche la protéinurie dans les urines. Un test urinaire chaque mois permet de la rechercher. On mesure également la tension artérielle à chaque consultation de suivi de grossesse pour rechercher une hypertension, un des principaux symptômes de cette pathologie.
Il est nécessaire de consulter si vous constatez des signes d’hypertension artérielle telle que :
- des maux de tête,
- des phosphènes (petites mouches noires devant les yeux),
- des acouphènes (sifflements dans les oreilles),
- une barre épigastrique (douleur assez forte sous la poitrine ou sous les seins dans le sens horizontal),
- une prise rapide de poids et / ou la formation d’œdèmes importants et soudains généralement dans les membres inférieurs mais aussi supérieurs.
Concernant le retard de croissance intra-utérin, une échographie permet également de détecter la petite taille d’un bébé. Aussi, l’échographie Doppler permet de mesurer si la circulation du sang dans le cordon ombilical est suffisante et que les échanges entre le fœtus et vous se font donc de façon optimale.

Quelle est la relation entre le placenta et le cordon ombilical ?
Le placenta est relié au fœtus par le cordon ombilical. Comme expliqué un peu plus haut, c’est sur le versant du placenta qui fait face au fœtus que s’opèrent les apports en oxygène et en éléments nutritifs essentiels de votre corps jusqu’au fœtus garantissant son bon développement par l’intermédiaire du cordon. Durant la période prénatale, il produit également les hormones nécessaires au bon déroulement de la grossesse.
À l’inverse, toujours grâce au cordon, le sang fœtal transporte les déchets (tels que le dioxyde de carbone produit par la respiration et les déchets métaboliques) jusqu’à votre organisme qui se chargera de leur élimination. Le placenta et le cordon ombilical sont complémentaires.

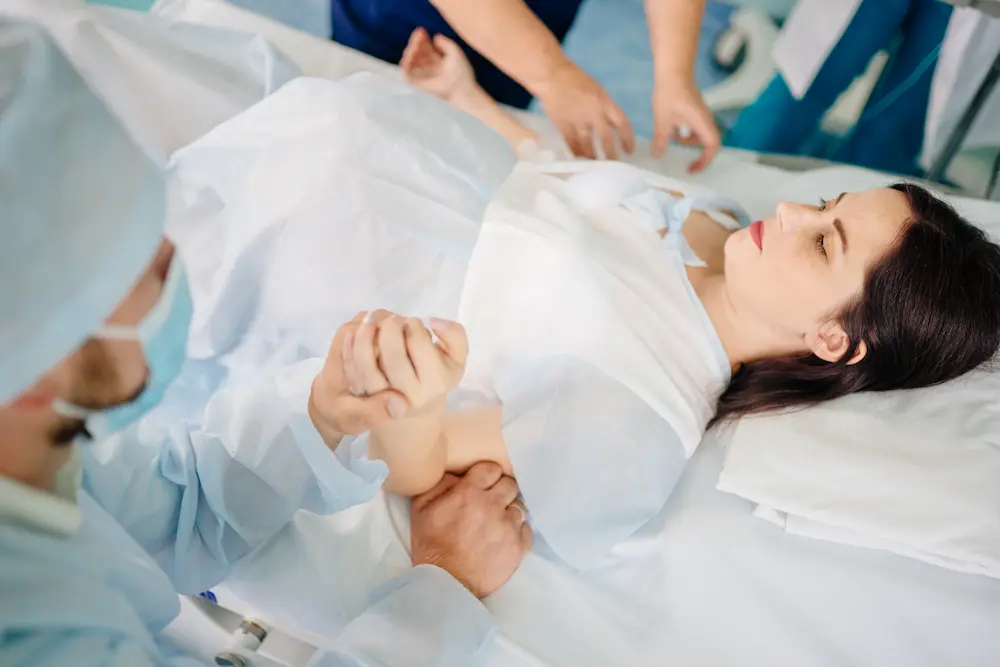
Comment a lieu la délivrance du placenta après l’accouchement ?
Après la naissance de votre bébé, l’utérus, lui, continue son travail. Les contractions qui ont repris après la naissance finissent par décoller le placenta (c’est similaire à un scratch qu’on décrocherait et c’est ce qui provoque ensuite les saignements post-accouchement) et les suivantes permettront de l’expulser.
Vous accouchez encore, mais du placenta cette fois-ci. L’expulsion du placenta est aussi appelée la délivrance qui porte finalement bien son nom… Une fois le placenta expulsé, l’accouchement est enfin fini et le post-partum commence officiellement.
Le placenta peut tout à fait sortir sans aide extérieure grâce aux contractions de l’utérus. Dans la majorité des maternités (voir toutes car c’est une recommandation nationale), on préfère cependant injecter après la sortie du bébé une dose d’ocytocine pour favoriser la bonne délivrance.
Le placenta peut-il être conservé ou utilisé à des fins médicales ?
En France, il est théoriquement interdit de conserver son placenta, qui est le plus souvent détruit à la maternité. Après l’accouchement, il n’y a en effet que deux possibilités quant à l’avenir du placenta selon les dispositions du code de la santé publique. Soit il devient un déchet opératoire et doit suivre la procédure d’incinération prévue pour tous les DASRI (déchets d’activités de soins à risques infectieux). Soit il est conservé dans un but scientifique ou thérapeutique avec votre consentement.
Certaines femmes, notamment aux Etats Unis, souhaitent manger leur placenta, pour ses vertus symboliques et nutritives. Concernant ces dernières, aucune étude ne l’a démontré, mais pour le symbolisme évidemment, cela appartient à chacune. En outre, la consommation du placenta pourrait même présenter un risque pour la santé : n’oublions pas qu’il a servi de barrière à de nombreux germes et toxines pendant la grossesse.
Dans certaines cultures, le placenta est considéré comme le jumeau de l’enfant, ce qui est tout à fait exact du point de vue tissulaire ! C’est pourquoi, certaines familles entèrent le placenta et plantent un arbre juste au-dessus.
Bon à savoir : certains hôpitaux (notamment ceux qui ont en leur sein un Établissement Français du Sang) proposent, sous critères d’éligibilité, de donner du sang de cordon. Le sang de cordon est prélevé au niveau du cordon ombilical immédiatement après la naissance de l’enfant. Il a la caractéristique de contenir des cellules souches très utiles pour traiter les maladies du sang qui sont la plupart du temps des cancers, comme les leucémies ou les lymphomes. Vous pouvez trouver plus d’informations sur dondemoelleosseuse.fr.
En résumé, votre corps crée le placenta uniquement pour la grossesse. Oui, vous êtes donc capable de créer un organe, rien que ça ! Il assure le bon développement de votre bébé en lui transmettant la nourriture que vous consommez et l’air que vous respirez. Le placenta est ainsi un organe essentiel permettant le tout premier lien entre vous et votre enfant.
**
Crédits photos : YuriArcursPeopleimages | Nastyaofly | klingsup | Media-photos | leszekglasner | inshyna